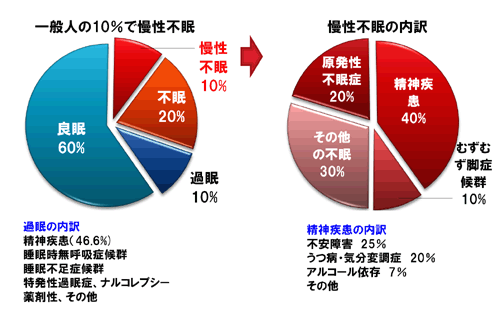
先述の通り、震災直後の生活指導とせん妄の診分け、8週間を超える慢性不眠症の診断と対処がポイントになります。震災直後の不眠に関するデータはありませんが、一般的に数ヶ月以上続く慢性不眠症は日本人の約1割の方にみられます。さらに、慢性不眠症の方の2割がうつ病(大うつ病、気分変調症を含む)、2割がその他の精神疾患(不安障害、アルコール依存など)、1割がレストレスレッグス症候群、3割が身体疾患(痛み、掻痒等)や治療薬の副作用による不眠であり、原発性不眠症は残る2割と言われています。「不眠=原発性不眠症」ではなく、見立てをお願いします。
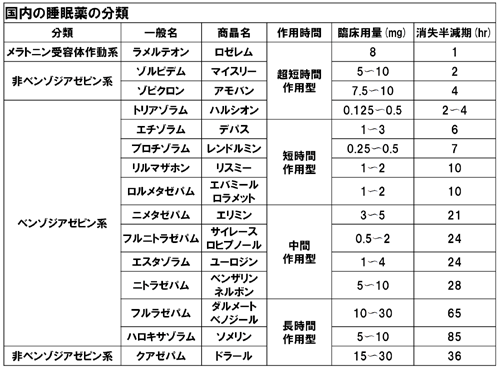
睡眠薬は消失半減期から選択されることが多いと思います。一般的には、入眠困難には超短時間・短時間作用型が、中途覚醒や早朝覚醒などの睡眠維持障害には中間・長時間作用型が推奨されています。近年は高齢者への処方件数が増加していることもあり、翌日の持ち越し効果による認知機能低下、転倒・骨折、遅延性の副作用を避けるために半減期の短い睡眠薬が好まれて処方されています。ただし不眠症状のタイプに合致しない睡眠薬の処方により不眠症状が残遺しているケースもかなり多くアドヒアランス低下の一因となっています。
筋力低下のある方には筋弛緩等のGABAA受容体関連の副作用を避けるため、ω1受容体選択性の高い非ベンゾジアゼピン系睡眠薬やメラトニン受容体作動薬が推奨されます。一方で、震災による日中の不安緊張、抑うつが強いタイプの不眠症の方も多数おられます。このような方々にはむしろ抗不安作用を合わせもつ従来のベンゾジアゼピン系睡眠薬を用いることで不眠へのこだわりが緩和されることもよく経験します。肝・腎機能障害がある場合には活性代謝物をもたないロルメタゼパムが推奨されます。
超・短時間作用型を変更する際には反跳性不眠を避けるため半量ずつ1~2週間ずつかけて漸減するか、長時間作用型睡眠薬と併用した後に中止してください。